Стеноз аорты у новорожденных — опасный порок, сопровождающийся сужением крупной артерии, подающей кровь в сердечную мышцу. Сопутствующим нарушением становится деформация клапана, расположенного между левым желудочком и предсердием. Состояние ребенка быстро ухудшается, поэтому операция должна проводиться как можно раньше.
Особенности
Стеноз проявляется патологическим уменьшением гортанного просвета, вызывающим затруднение дыхания. Степень закрытия бывает разной, вплоть до полной, и вызывает кислородное голодание. Несвоевременное оказание помощи в острой стадии приводит к летальному исходу (наблюдается в 5% случаев). Образуется стеноз чаще при воспалении горла – ларингите (есть другое название – ложный круп). Состояние встречается у детей до трехлетнего возраста, что обусловлено анатомическими особенностями:
- Гортань взрослого – цилиндрическая, а у ребенка имеет сужающуюся форму. Поэтому отекшие ткани могут полностью перекрыть горло;
- Соединительная ткань, покрывающая голосовые связки у ребенка легко травмируется, а находящаяся под ними довольно рыхлая и склонна к отекам при заболеваниях верхних дыхательных путей;
- В гортани расположено много рецепторов, чувствительность которых может вызывать спазмы;
- Железы, находящиеся в области сужения гортани могут воспалиться под действием патогенных бактерий.
Стенозное состояние в острой форме развивается стремительно, приводит к гипоксии через небольшое время (от 15 минут до 2 часов), в редких случаях может возникать у детей грудного возраста.
Осложнения ангиопатии
Когда лечение не было предоставлено своевременно либо не в полном объеме, поражение глазного дна у ребенка может стать причиной следующих нарушений:
- Расслоение сетчатки, которое происходит по причине стабильно прогрессирующих показателей внутриглазного давления.
- Кровоизлияния, которые спровоцированы разрывов сосудистых стенок и способные привести к излиянию крови в стекловидное глазное тело либо в зону сетчатки.
- Видоизменения внутренней оболочки глаза – уменьшение ее формы из-за недостаточного поступления питательных элементов.
Причины
Стеноз – это состояние, которое сопутствует другим заболеваниям или осложнениям. Они могут носить инфекционный и неинфекционный характер. Стеноз гортани у детей до года могут вызывать:
- Инфекции вирусного происхождения (грипп, корь, краснуха);
- Бактериальные заболевания (дифтерия, стафилококк);
- Простудные заболевания, вызванные переохлаждением (провоцируют размножение вредной микрофлоры слизистых гортани и воспаление);
- Снижение защитных сил в организме;
- Частые крики и надрывный плач могут перегружать голосовые связки;
- Аллергические реакции, выраженные в развитии отеков. Могут быть вызваны продуктами питания, лекарственными средствами, вдыхаемыми эфирными маслами, химическими веществами;
- Использование спреев при заболеваниях горла и полости рта, которые способны раздражать нервные окончания в гортани и провоцируют рефлекторные спазмы голосовых связок. По этой причине не следует использовать аэрозольные формы лекарств для детей до года;
- Наследственное узкое строение гортани, генетические аномалии;
- В редких случаях – травмы дыхательных путей, вызванные попаданием в гортань инородного предмета, ожогами, хирургическим вмешательством.
Доктор Комаровский отмечает, что самой частой причиной воспаления верхних дыхательных путей являются вирусные возбудители. Они активизируются в межсезонье: осенью и весной, на которые приходится пик заболеваемости и стенозных состояний у детей. Лето – время, когда часто проявляются аллергические стенозы.
Клинические проявления
Существует ряд признаков, наличие которых позволяет говорить об ангиопатии сетчатки:
- Снижение остроты зрения, в некоторых случаях отмечается его полная потеря.
- Развитие близорукости (когда ребенок не может распознавать изображения, находящиеся в некотором отдалении).
- Периодические кровотечения из носа (чаще всего являются следствием повышения АД).
- Появление несуществующих объектов перед глазами (мушки, молнии, разводы).
- Наличие кровяных элементов в моче.
- Болезненные ощущения в области нижних конечностей.
Врожденные причины стеноза
У новорожденных может наблюдаться шумное дыхание, которое вызывает врожденное сужение гортани. Обычно оно никак не отражается на общем состоянии младенца и возникает по одной из причин:
- Ларингомалияция – патология, выраженная в размягчении и неправильном строении гортани. Некоторые хрящики смещаются, делая гортанный просвет уже;
- Избыток соединительных и хрящевых тканей трахеи, часть которой выходит в гортань, загораживая просвет;
- Отклонения в развитии нервной системы, врожденные аномалии, приводящие к параличу голосовых связок, которым обусловлено формирование стеноза. Это нарушение наблюдается вместе с другими проблемами в развитии;
- Уменьшают просвет кисты, образовавшиеся в области гортани, связок, гортанных складок во время внутриутробного развития. Образования могут состоять из зародышевых тканей, которые не рассосались еще на первых стадиях развития плода;
- В складках гортани у плода может образоваться доброкачественная опухоль – гемангиома. В первые недели после рождения она стремительно разрастается, постепенно закрывая гортанный просвет;
- Неправильно расположенные вокруг гортани сосуды, особенно в нижней более узкой части, приводят к стенозному состоянию.
- Редкой аномалией, сужающей гортань, является свищ – канал, соединяющий трахею или гортань и пищевод, приводит к попаданию пищи из пищевода в органы дыхания.
При врожденных пороках развития необходимы дополнительные исследования для выяснения истинных причин. В некоторых случаях требуется оперативное вмешательство.
Механизм развития
В течении врожденного порока сердца у новорожденного выделяют три фазы:
- I фаза (адаптация): в организме ребенка происходит процесс адаптации и компенсации к гемодинамическим нарушениям, вызываемых пороком сердца, при тяжелых нарушениях кровообращения наблюдается значительная гиперфункция сердечной мышцы, переходящая в декомпенсацию;
- II фаза (компенсация): наступает временная компенсация, которая характеризуется улучшениями со стороны моторных функций и физического состояния ребенка;
- III фаза (терминальная): развивается при исчерпывании компенсаторных резервов миокарда и развитии дегенеративных, склеротических и дистрофических изменений в структуре сердца и паренхиматозных органов.
Во время фазы компенсации у ребенка появляется синдром капиллярно-трофической недостаточности, который постепенно приводит к развитию метаболических нарушений, а также к склеротическим, атрофическим и дистрофическим изменениям во внутренних органах.
Основными признаками врожденного порока сердца могут быть такие симптомы:
- синюшность или бледность наружных кожных покровов (чаще в области носогубного треугольника, на пальцах и стопах), которая особенно сильно проявляется во время грудного вскармливания, плача и натуживания;
- вялость или беспокойство при прикладывании к груди;
- медленная прибавка в весе;
- частое срыгивание во время кормления грудью;
- беспричинный крик;
- приступы одышки (иногда в сочетании с синюшностью) или постоянно учащенное и затрудненное дыхание;
- беспричинная тахикардия или брадикардия;
- потливость;
- отеки конечностей;
- выбухание в области сердца.
При обнаружении таких признаков родители ребенка должны незамедлительно обратиться к врачу для обследования ребенка. При осмотре педиатр может определить сердечные шумы и рекомендовать дальнейшее лечение у кардиолога.
Формы
Читатели Ogrudnichke.ru рекомендуют: — Обзор самых популярных витаминных добавок для детей от компании Garden of Life Читать статью >>> — Как продукция компании Earth Mama может помочь молодым родителям в уходе за грудничком? Читать статью — Донг квай (Dong Quai) – удивительное растение, помогающее сохранять молодость женскому организму Читать подробнее… — Витаминные комплексы, пробиотики, омега-3 от компании Garden of Life, разработанные специально для беременных женщин Узнать подробности >>>
В зависимости от причин патологии, времени и локализации развития, распространенности выделяется множество форм развития. Детально выявить тот или иной вид можно после обследования в специализированном учреждении.
Острая форма
Родителям нужно знать, что есть острая и хроническая форма. Первый тип развивается стремительно – от нескольких часов до нескольких дней, чаще возникает при простудных и вирусных заболеваниях. Организм не всегда успевает приспособиться к недостатку кислорода, существует опасность удушения и гипоксии.
Хроническая форма
Хроническая форма развивается в течение длительного времени (несколько месяцев), причины чаще всего неинфекционного характера. Организм приспосабливается к такому состоянию, ребенок может нормально себя чувствовать. Опасность в том, что при любом неблагоприятном факторе хроническая форма способна быстро перейти в острую.
Пирантел против глистной инвазии у взрослых
Традиционный лекарственный препарат для лечения и профилактики глистов с одноименным действующим веществом. Применяется обычно при энтеробиозе и аскаридозе, хотя производитель заявляет его эффективность также против некатороза и трихоцефалеза. Принимать Пирантел желательно сразу после завтрака или после любого другого приема пищи, так как медикамент только парализует паразитов, а их вывод проходит вместе с продвижением еды. Для лечения требуется однократная доза активного вещества, которая составляет 750 мг действующего компонента. При весе пациента свыше 76 кг следует принимать по 1 г действующего компонента. Для лучшего результата лечение следует повторять через три недели.
Традиционный лекарственный препарат для лечения и профилактики глистов Пирантел
При смешанных типах заражения и их профилактики рекомендуется проводить лечение на протяжении 3 дней, тогда доза составит 10 мг на кг тела, или же 2 дня, тогда препарат принимается из расчета 20 мг на кг.
Симптоматика
Внешние признаки заболевания зависят от степени сужения гортани, течения основного заболевания, возраста ребенка. Грудничок еще не способен объяснить, что с ним происходит. Учитывая, что в основной группе риска дети с вирусными и простудными заболеваниями, нужно обращать больше внимания на состояние ребенка.
Начинается ларингит с обычного насморка, кашля, которые сопровождаются повышением температуры. Если не вылечить заболевание на ранней стадии, слизистая гортани становится сухой, голос хриплым, потом возникают приступы «лающего» кашля, может развиться стеноз.
Прогноз и меры профилактики
Среди наиболее важных мер профилактики СЛА новорожденных – обеспечение условий для нормального течения беременности. Будущие матери, относящиеся к группе риска должны особенно тщательно соблюдать рекомендации врача.
Современные методы диагностики позволяют выявить нарушения формирования сердечно-сосудистой системы плода, что дает возможность назначить лечение, направленное на устранение заболевания, являющегося их причиной.
Минимальное сужение легочной артерии у новорожденных на продолжительность и качество жизни не влияет. Пациентам с выявленными отклонениями рекомендуется наблюдение кардиолога и кардиохирурга, а также профилактика инфекционного эндокардита.
Стадии сужения гортани
Выделяют 4 стадии сужения гортани:
Компенсированная
Стеноз гортани еще позволяет пропускать необходимое для спокойного состояния количество воздуха. Физические нагрузки, эмоциональное возбуждение приводят к увеличению кровотока, требуется больше кислорода. Дыхание учащается, становится немного шумным. При плаче и криках у малыша появляется одышка, выраженная на вдохе. Признаки кислородного голодания еще отсутствуют. Такое состояние может длиться до 2-х суток.
Субкомпенсированная
Проявляется умеренно учащенным шумным дыханием, одышка наблюдается даже в спокойном состоянии. Ребенок чувствует дискомфорт, не понимает, что происходит, и показывает признаки беспокойства, возбужден.
Может проявиться дополнительный симптом: втянутые межреберные промежутки, живот, ямочки над ключицами. Кожа вокруг губ и возле носа бледнеет или приобретает синеватый оттенок, сердцебиение учащенное. Продолжаться 2-я стадия может до 5 дней, при дополнительных раздражителях симптоматика более выражена, необходимо стационарное лечение.
Декомпенсированная
Появляются яркие признаки кислородного голодания: кожа бледная, губы и кончики пальцев синюшные, сердце бьется очень часто. Ритм дыхания сбивается, оно становится поверхностным, малышу трудно дышать в лежачем положении. Поведение ребенка резко меняется от повышенного возбуждения до сонливости, он резко втягивает живот. Несвоевременное оказание помощи грозит удушьем.
Термальная
Ребенок теряет сознание, дыхание неглубокое, прерывистое. Сердечный ритм замедляется. Ярко выражена синюшность кожи, возможны судороги.
При стенозе острой формы возможна смена всех стадий в течение нескольких часов, зачастую приступ начинается в вечернее время, третья стадия может наступить ночью.
Классификация
Существует большое количество классификаций пороков сердца у новорожденных, и среди них различают около 100 видов. Большинство исследователей разделяют их на белые и синие:
- белые: кожа ребенка становится бледной;
- синие: кожа ребенка приобретает синюшный оттенок.
К белым порокам сердца относят:
К синим порокам сердца относят:
- тетрада Фалло: сопровождается сочетанием стеноза легочной артерии, смещения аорты вправо и дефекта межжелудочковой перегородки, приводит к недостаточному поступлению крови в легочную артерию из правого желудочка (наблюдается в 11-15% случаев);
- атрезия трехстворчатого клапана: сопровождается отсутствием сообщения между правым желудочком и предсердием (наблюдается в 2,5-5% случаев);
- аномальное впадение (т. е. дренаж) легочных вен: легочные вены впадают в сосуды, ведущие к правому предсердию (наблюдается в 1,5-4% случаев);
- транспозицию крупных сосудов: аорта и легочная артерия меняются местами (наблюдается в 2,5-6,2% случаев)
- общий артериальный ствол: вместо аорты и легочной артерии от сердца ответвляется только один сосудистый ствол (трункус), это приводит к смешиванию венозной и артериальной крови (наблюдается в 1,7-4% случаев);
- МАРС-синдром: проявляется пролапсом митрального клапана, ложными хордами в левом желудочке, открытым овальным окном и др.
К врожденным клапанным порока сердца относят аномалии, связанные со стенозом или недостаточностью митрального, аортального или трикуспидального клапана.
Что делать при недостатке кислорода?
Если новорожденный начинает задыхаться, нужно срочно вызывать скорую. До её приезда ребенку должна быть оказана первая помощь:
- Родителям необходимо взять себя в руки, в данном случае от этого зависит жизнь малыша. Он чувствует панику и начинает беспокоиться, что приводит к спазмам в гортани и усилению стеноза;
- Нужно успокоить ребенка, взять на руки, держать при этом вертикально – так легче дышать, чем в положении лежа. Во многих случаях прекращение плача приводит дыхание в норму;
- Снять тесную одежду, чтобы ничего не давило на грудь и шею;
- Для облегчения дыхания необходим свежий влажный воздух. Обязательно проветрить комнату, чтобы увеличить приток кислорода;
- Для увлажнения воздуха повесить мокрые полотенца и простыни, или открыть в ванной кран с водой, обязательно холодной или комнатной температуры. Посидеть там до приезда скорой, не закрывая дверь для притока кислорода;
- Нужно поить ребенка чуть теплой водой, особенно если кашель мокрый. Вязкая мокрота может закрывать итак узкий просвет гортани, питье помогает её разжижать;
- Если известно, что у ребенка аллергия, улучшить состояние может антигистаминный препарат;
- Если есть небулайзер – непаровой ингалятор, можно облегчить дыхание ребенка с помощью ингаляции физраствором.
Категорически запрещено в такой ситуации:
- Закутывать малыша, включать обогревательные приборы: связкам нужна температура воздуха не выше комнатной;
- Прогревать связки: горячий пар вызывает приток крови к ним и усиливает отек.
- Использовать ингаляции с травами и эфирными маслами. Они могут раздражать связки, вызвать спазм или аллергическую реакцию;
- Давать лекарства от кашля.
Приступ может прекратиться и возникнуть через некоторое время. Поэтому нужно быть готовыми и обеспечить необходимые условия для облегчения состояния малыша.
Основные симптомы
Сужение сосудов глаз вызывает развитие у пациента таких характерных клинических признаков:
- появление скотом в поле зрения;
- пелена перед глазами;
- падение остроты зрения;
- сужение кругозора;
- пульсирующая боль в глазных яблоках;
- участки кровоизлияний на конъюнктиве;
- головная боль;
- головокружение;
- повышенное тромбообразование.
Патология сопровождается приступами острой боли.
Если заболевание наследственно обусловленное, то оно впервые появляется в раннем детском возрасте. При этом с помощью офтальмоскопии определяются артерии, которые сильно извиты и суженные. На фоне этой картины можно увидеть массу расширенных вен и полнокровие макулы. Больной предъявляет жалобы на сильную головную боль, снижение остроты зрения и появление участков черных пятен, где способность видеть отсутствует полностью.
Медикаментозное лечение
Лечение зависит от причин возникновения стеноза, назначается после дополнительных обследований и выявления основного заболевания. Могут использоваться:
- Антибактериальный и препараты против вирусов;
- Противоаллергические средства;
- При некоторых патологиях показано хирургическое вмешательство.
В экстренных ситуациях отек снимают с помощью препарата Дексаметазон. Это гормональное средство мгновенного действия. Дексаметазон имеет много противопоказаний, поэтому высокая концентрация используется в виде укола при угрозе жизни малыша.
Для лечения некоторых тяжелых заболеваний назначаются ингаляции с использованием компрессорного типа прибора. В небулайзер добавляется Дексаметазон в разбавленном состоянии. Процедура возможна в домашних условиях, дозировку определяет врач. Для грудничка ингаляция проводится в положении лежа, после того, как он уснет. Важно разводить Дексаметазон перед самой процедурой.
Не всегда возможно помочь ребенку в домашних условиях, поэтому при подозрениях на стеноз, затрудненном дыхании малыша нужно незамедлительно вызвать врача.
Диагностика
Прежде всего доктор должен проверить факт присутствия шумов в сердце. Назначается сдача всех анализов и проводится обследование.
- С помощью аускультации прослушиваются тоны сердца и изучаются звуки, которые могут возникать при работе желудочка;
- ЭКГ позволяет исследовать работу сердечной мышцы: ее ритм, нагрузку и проводимость;
- Рентген грудной клетки – возможность увидеть затемнения на легких, которые обусловлены застойными процессами и отметить увеличение левой стороны сердечной мышцы;
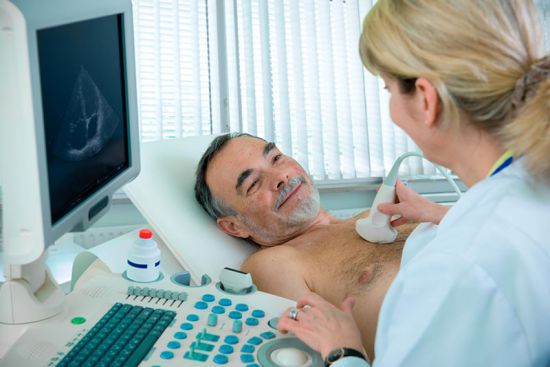
- ЭхоКГ – один из самых информативных методов на основе ультразвука, плюс ко всему, он безболезнен и безопасен даже для новорожденных;
- Стресс-тест – запись изменений работы сердца во время физических нагрузок;
- Сердечная катетеризация – проводится под общим наркозом, путем введения через сосуды в сердечную мышцу контрастного вещества. С помощью данного метода определяется кровяное давление в камерах сердца.
- Рекомендуем к прочтению: стеноз митрального клапана
Проведя необходимую диагностику, врач определяет степень заболевания и делает выводы о дальнейших действиях (выписывает освобождение от физической нагрузки в школе, назначает антибиотики, в случае лечения у стоматолога и пр.).
Почему возникает патология
Патогенез большинства сердечных пороков до конца выяснен специалистами. Но, существует общий ряд причин, по которым развиваются патологии сердца, включая и СЛА:
- Наследственность. Очень высок риск СЛА у новорожденного, если у одного из его родителей уже имеется данная патология или порок сердца.
- Если у матери наблюдаются метаболические недуги.
- Инфекционные и вирусные недуги, поражающие организм матери на ранних сроках вынашивания.
- Тератогенные побочные эффекты после приема определенных лекарственных препаратов.
- Рождение ребенка в возрасте 38 и старше.
- Хромосомные недуги.
- Проблемы с фетоплацентарным кровотоком.
- Аритмия у плода.
- Беременность многоплодная.
Дополнительно выделяются следующие причины развития СЛА:
- по материнской линии предрасположенность к сердечным порокам и порокам сосудов;
- если во время беременности, мать употребляет наркотические вещества, психоактивные препараты, антибиотики. Особенно опасно, когда перечисленные вещества принимаются в период первого триместра;
- если на ранних сроках женщина продолжает работать во вредных условиях (работа на различных объектах промышленности, что несут вред здоровью);
- если мать во время вынашивания заболела инфекционным либо вирусным недугом, к примеру, краснухой, герпесом.
- прохождение во время беременности рентгенологических облучений;
- беременная постоянно проживает в условиях повышенного радиационного фона.
Виды операций
Сужение аорты вызывает нарушение оттока крови из левого желудочка. Ребенку проводят пластику клапана путем удаления срощенных участков. В ходе операции врач вскрывает грудную клетку, подключает аппарат искусственного кровообращения. Хирург рассекает скальпелем деформированные участки тканей, расширяет аортальное отверстие.
Операцию проводят по следующим показаниям:
- при нарушении кровоснабжения левого желудочка сердца;
- если площадь отверстия менее 0,6 см² на 1 м² поверхности тела больного.
Хирургическое вмешательство дает низкий процент смертности и улучшает состояние ребенка, однако существуют определенные недостатки:
- повторное сморщивание створок клапана;
- развитие сердечной недостаточности;
- необходимость использования аппарата искусственного кровообращения.
У новорожденных проводят операцию протезирования аортального клапана. Для работы используют следующие виды имплантатов:
- из бычьего сердца (он требует замены через 15 лет использования);
- искусственный клапан, надежный в эксплуатации, но вызывающий образование тромбов;
- собственный клапан легочной артерии;
Оперативное вмешательство
На сегодняшний день самым эффективным вариантом лечения данного вида порока сердца считается оперативное вмешательство. Кардиохирургия с каждым годом использует более современные и действенные методы. Операцию целесообразно производить только на второй или третьей стадии. Если у больного фиксируется умеренный стеноз, то его необходимо наблюдать, однако хирургическое вмешательство откладывается.
Стеноз устраняется посредством оперативного вмешательства
На сегодняшний день в хирургии используются следующие методы устранения порока:
- Большой популярностью пользуется легочная вальвулопластика, которая производится закрытым путем. Еще совсем недавно ее использовали для ликвидации большого количества пороков и стенозов. Оперативное вмешательство производится с левой стороны. Путь к сердцу получают благодаря рассеканию в четвертом межреберье. Операция производится с помощью вальвулота – инструмента, посредством которого производятся необходимые манипуляции на стенках клапана.
- Существует возможность проведения операции с помощью катетеризации. Она носит название легочная вальвулотомия. Для этого необходимо ввести специальный зонд, на конце которого есть специальные ножи и баллон.
- Операция может проводиться также открытым путем. Перед ее началом пациента подключают к аппарату с искусственным кровообращением. Благодаря этому удается получить доступ к сердцу. Хирург может визуально контролировать процесс, поэтому порок устраняется в течение короткого времени.