Автор: З. Нелли Владимировна, врач НИИ трансфузиологии и медицинских биотехнологий
Почему-то большинство людей думает, что о переливании крови знает все или почти все. Однако нередко познания в области трансфузиологии вообще ограничиваются аутогемотерапией (переливание крови из вены в ягодицу – собственную, конечно).
Между тем, наука о переливании крови уходит корнями в далекое прошлое, ее развитие началось задолго до нашей эры. Попытки использовать кровь животных (собаки, свиньи, ягненка) успехов не приносили, а вот кровь другого человека (донора) спасала через раз. Почему так получалось – человечество узнало только в начале прошлого века (1901 год), когда австрийский врач Карл Ландштейнер, жизнь которого состояла из сплошных открытий, подарил миру еще одно – ученый нашел антигенную систему АВ0 (группы крови), которая легла в основу безопасного переливания крови на все времена. Вторая по значимости эритроцитарная система Резус была открыта Ландштейнером и Винером только через 40 лет (1940), после чего количество посттрансфузионных осложнений еще снизилось.
Какие существуют виды гемотрансфузий?
Выделяют пять основных разновидностей гемотрансфузии, в зависимости от метода переливания.
Прямое переливание
У предварительно обследованного донора с использованием шприца берут кровь и вводят ее напрямую пациенту. Чтобы жидкость не сворачивалась во время процедуры, могут применяться вещества, которые предотвращают этот процесс.
Показано, если:
- Непрямое вливание не показало результативности, а состояние пациента критическое (шок, 30-50% потерянной крови),
- У пациента с гемофилией обширное кровоизлияние,
- Обнаружены нарушения в гемостатических механизмах.
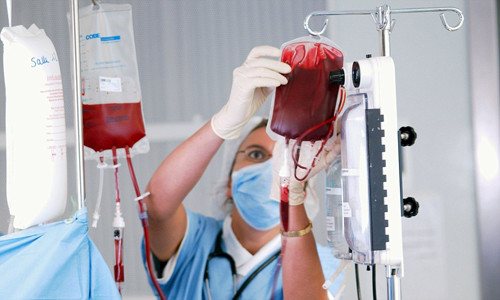
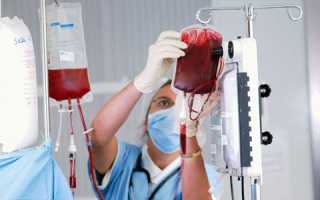
Процедура переливания крови
Обменное переливание
В процессе этой процедуры у пациента изымается кровь и одновременно вводится донорская. Этот метод дает возможность быстро удалить ядовитые вещества из кровотока и восстановить нехватку кровяных элементов. В ряде случаев с применением этого метода проводится полное переливание крови.
Проводится при:
- Гемолитической желтухе у новорожденных,
- Шоковом состоянии, которое развилось после неудачного переливания крови,
- Острой почечной недостаточности,
- Отравлении токсическими веществами.
Переливание пациенту его собственную кровь (аутогемотрансфузия).
Перед оперативным вмешательством у больного изымается определенное количество крови, которое потом возвращается ему, если открылось кровотечение. Этот метод, связанный с введением своей себе крови, обладает преимуществом перед прочими, связанным с отсутствием негативных эффектов, которые возникают при введении донорского материала.
Показания к переливанию:
- Проблемы в подборе подходящего донора,
- Повышенные риски при переливании донорского материала,
- Индивидуальные особенности (редкая группа, бомбейский феномен).
Совместимость крови
Аутогемотрансфузия нашла применение в спорте и называется кровяным допингом: спортсмену вводят его ранее изъятый материал за 4-7 дней до соревнования. Обладает рядом неблагоприятных эффектов и запрещен к применению.
Противопоказания:
- Низкая концентрация белка,
- Сердечная недостаточность 2 степени и выше,
- Выраженный дефицит веса,
- Систолическое давление ниже 100 мм,
- Психические заболевания, которые сопровождаются нарушениями сознания,
- Сбои в процессах мозгового кровоснабжения,
- Онкологические заболевания в терминальной стадии,
- Нарушения в работе печени или почек,
- Воспалительные реакции.
Непрямое переливание
Наиболее распространенный способ переливать кровь. Материал заранее заготовлен с применением специальных веществ, которые продлевают сроки его хранения. Когда возникает необходимость, подходящую по характеристикам кровь переливают пациенту.
Реинфузия
Эта методика проведения считается частью аутогемотрансфузии, так как пациенту вводят его собственную кровь. Если при оперативном вмешательстве открылось кровотечение и жидкость попала в одну из полостей организма, ее собирают и вводят обратно. Также эта методика практикуется при травматических повреждениях внутренних органов и сосудов.
Реинфузионное переливание крови не практикуется, если:
- Кровь была в брюшной полости дольше суток,
- У пациента есть онкологическое заболевание,
- Повреждение затронуло полые органы грудной и брюшной зоны (кишечник, желудок, мочевой пузырь, бронхи, пищевод, желчный пузырь).
Перед введением собранная кровь проходит фильтрацию через восемь слоев марли. Могут применяться другие методы очищения.
Также гемотрансфузия подразделяется по способам введения:
Внутривенное. Осуществляется либо с помощью шприца (венепункция), либо с помощью катетера (венесекция). Катетер подключается в подключичную вену, и через него поступает донорский материал. Может устанавливаться на продолжительное время.
Для катетеризации подключичная вена хорошо подходит, так как она удобно расположена, ее легко найти при любых обстоятельствах, а скорость тока крови в ней высокая.
Внутриартериальное. Осуществляется в следующих случаях: при остановке сердцебиения и дыхания, которые были вызваны обширной потерей крови, при низкой эффективности классических вливаний в вену, при остром шоковом состоянии, во время которого наблюдается выраженное снижение кровяного давления.
В процессе переливания крови используют артерии в бедре и в плече. В отдельных случаях введение осуществляется внутриаортально — кровь направляют в аорту, самую большую артерию организма.
Переливание показано при клинической смерти, которая возникла из-за объемной кровопотери в процессе выполнения оперативных вмешательств в грудной клетке, и для спасения жизни при прочих критических ситуациях, когда вероятность летального исхода из-за сильного кровотечения очень высока.
Внутрисердечное. Эта процедура делается в крайне редких случаях, когда альтернативных вариантов нет. Донорский материал вливают в левый желудочек сердца.
Внутрикостное. Применяется только в тех случаях, когда другие способы переливания крови недоступны: при лечении ожогов, которые покрывают обширную часть тела. Для введения материала подходят кости, которые содержат трабекулярное вещество. Наиболее удобны для этой цели следующие зоны: грудная, пяточная, бедренная кости, подвздошный гребень.
Внутрикостное вливание происходит медленно из-за особенностей структуры, и для ускорения процесса создается повышенное давление в емкости с кровью.
Где берут кровь
Существует несколько видов источников, из которых медики берут кровь для переливания:
Донор крови – это основной источник крови для гемотрансфузии. Им становится любовь совершеннолетний человек, способный сдать кровь и ведущий здоровый образ жизни. Перед процедурой забора крови, донора в обязательном порядке обследуют на гепатит, сифилис и ВИЧ.
Утильная кровь. Она находится а плаценте и забор осуществляется у рожениц сразу после рождения ребенка. Собирают утильную кровь в отдельные сосуды, в которые сразу добавлен концентрат, мешающий ее свертываемости. Из этой крови готовятся определенные препараты – фибриноген, тромбин, протеин и так далее. Сама плацента, по расчетам медиков, может дать около двухсот миллилитров биоматериала.
Трупная кровь. Она берется у людей, которые будучи здоровы, умерли в результате несчастного случая. В качестве причин смерти допускаются кровоизлияния в мозг, травмы, удары электрическим током и так далее. Не позднее, чем через шесть часов после смерти, берется кровь для гемотрансфузии. Если трупная кровь вытекает самостоятельно из ран в результате травмы, то ее собирают в отдельные емкости для изготовления из нее определенных препаратов. На станциях переливания ее проверяют на наличие заболеваний, группу и резус-фактор.
Реципиент. У больного, которому предстоит операция за несколько часов до нее берут кровь, которую консервируют, а затем ему же и переливают. Если кровь во время травмы была излита в плевральную или брюшную полость, то допускается ее использование при гемотрансфузии. В случае такого переливания у пациента не обнаруживается никаких осложнений и не приходится лишний раз проверять кровь на группу.
В каких случаях необходимо переливание крови?
Из-за рисков при переливании крови, которые связаны с той или иной степенью чувствительности организма к компонентам чужеродного материала, определен жесткий список абсолютных и относительных показаний и противопоказаний к процедуре.
В список абсолютных показаний включены ситуации, когда переливание крови необходимо, в противном случае вероятность летального исхода близка к 100%.
Абсолютные показания
Выраженная кровопотеря (свыше 15% от общего количества крови). При значительной потере крови нарушается сознание, наблюдается компенсаторное учащение сердцебиения, существует риск развития сопорозных состояний, комы.
Донорский материал восстанавливает потерянный объем крови и ускоряет восстановление.
Тяжелое шоковое состояние, вызванное избыточной кровопотерей либо другими факторами, которые можно устранить переливанием крови. Любой шок требует срочного начала лечебных мероприятий, иначе велика вероятность смертельного исхода.
При купировании подавляющего большинства шоковых состояний часто нужно применение донорского материала (не всегда это цельная кровь).
При выявленном кардиогенном шоке трансфузия проводится с осторожностью.
Анемия, при которой концентрация гемоглобина ниже 70 г/л. Тяжелые разновидности анемии редко развиваются на фоне неполноценного питания, обычно их развитие обусловлено наличием в организме серьезных заболеваний, в числе которых злокачественные новообразования, туберкулез, язва желудка, болезни, которые связаны с нарушениями процессов свертывания.
Также тяжелая анемия постгеморрагического типа развивается на фоне выраженной кровопотери. Переливание крови, сделанное вовремя, позволяет восстановить потерянный объем гемоглобина и ценных элементов.
Травматические повреждения и сложные хирургические операции, при которых возникло массивное кровоизлияние. Любые хирургические вмешательства требуют наличия заранее заготовленных запасов донорской крови, которую перельют, если при проведении операции будет нарушена целостность стенок крупных сосудов. Особенно это касается сложных вмешательств, к которым относятся те, что проводятся в зонах расположения крупных сосудов.
В список относительных показаний включены ситуации, при которых переливание крови является дополнительной мерой наряду с прочими терапевтическими процедурами.
Относительные показания
Анемия. При лечении анемии разной степени выраженности применяется переливание крови.
Эта процедура проводится при наличии особых показаний, в числе которых:
- Нарушения механизмов транспорта кислорода в венозную кровь,
- Пороки сердца,
- Интенсивные кровоизлияния,
- Сердечная недостаточность,
- Атеросклеротические изменения в сосудах головного мозга,
- Сбои в работе легких.
Если одно показание (или более одного) присутствует, рекомендована трансфузия.
Кровоизлияния, которые вызваны сбоями в механизмах гомеостаза. Гомеостаз — система, которая обеспечивает сохранение крови в жидком виде, управляет процессами свертывания и удаляет остатки свернувшейся крови.
Тяжелая интоксикация. В этих ситуациях применяется обменное переливание крови, которое показано для быстрого выведения ядов из организма. Эффективно при выведении ядовитых веществ, которые продолжительное время сохраняются в крови (акрихин, тетрахлорметан), и восстановлении после попадания в организм веществ, приводящих к распаду эритроцитов (свинец, нитрофенол, анилин, нитробензол, нитрит натрия).
Низкий иммунный статус. При нехватке лейкоцитов организм уязвим перед инфекциями, и в ряде случаев их можно восполнить с помощью донорского материала.
Нарушения в работе почек. Одним из симптомов тяжелой почечной недостаточности является анемия. Ее лечение начинается не во всех случаях и показано, если низкая концентрация гемоглобина может привести к развитию сердечной недостаточности.
Переливание крови при этой патологии дает кратковременную пользу, и процедуру нужно периодически повторять. Распространено переливание эритроцитарной массы.
Печеночная недостаточность. Переливание крови и ее элементов показано для коррекции нарушений в механизмах гомеостаза. Проводится при наличии показаний.
Онкологические заболевания, которые сопровождаются внутренними кровотечениями, нарушениями гомеостаза, анемиями. Трансфузия снижает риски развития осложнений, облегчает состояние пациента, помогает восстановиться после лучевой терапии и химиотерапии. Но цельная кровь не переливается, так как это ускоряет распространение метастазов.
Септическое поражение. При сепсисе переливание крови усиливает иммунную защиту, снижает выраженность интоксикации и применяется на всех этапах лечения. Эта процедура не проводится, если наблюдаются серьезные нарушения в работе сердца, печени, селезенки, почек и других органов, так как это приведет к ухудшению состояния.
Гемолитическая болезнь у новорожденных. Гемотрансфузия — ключевой метод лечения этой патологии и до рождения ребенка, и после.
Также лечение переливанием крови проводится при тяжелом токсикозе и гнойно-септических заболеваниях.
41% онкологических больных сообщают, что желают избавиться от сильной усталости из-за анемии, которая лечится переливанием компонентов крови.
Трансфузионные среды и препараты
Для введения в качестве трансфузионных сред могут быть использованы:
- Цельная кровь — очень редко;
- Замороженные эритроциты и ЭМОЛТ (эритроцитная масса, обедненная лейкоцитами и тромбоцитами);
- Лейкоцитная масса;
- Тромбоцитарная масса (хранится три дня, требует тщательного подбора донора, желательно — по антигенам системы HLA);
- Свежезамороженная и лечебные виды плазмы (антистафилококковая, антиожоговая, против столбняка);
- Препараты отдельных факторов свертывания и белков (альбумин, криопреципитат, фибриностат).
Цельную кровь вводить нецелесообразно ввиду большого ее расхода и высокого риска трансфузионных реакций. Кроме того, когда больной нуждается в строго определенной составляющей крови, нет смысла «нагружать» его дополнительными чужеродными клетками и объемом жидкости.
Если страдающему гемофилией необходим недостающий VIII фактор свертывания, то для получения его нужного количества потребуется ввести не один литр цельной крови, а концентрированный препарат фактора — это всего несколько миллилитров жидкости. Для восполнения белка фибриногена требуется еще больше цельной крови — около десятка литров, готовый же белковый препарат содержит нужные 10-12 грамм в минимальном объеме жидкости.
При анемии пациент нуждается, прежде всего, в эритроцитах, при нарушении свертывания, гемофилии, тромбоцитопении — в отдельных факторах, тромбоцитах, белках, поэтому эффективнее и правильнее использовать концентрированные препараты отдельных клеток, белков, плазму и т. д.
Играет роль не только количество цельной крови, которое неоправданно может получить реципиент. Гораздо больший риск несут многочисленные антигенные компоненты, способные вызвать тяжелую реакцию при первом введении, повторном переливании, наступлении беременности даже через большой промежуток времени. Именно это обстоятельство и заставляет трансфузиологов отказываться от цельной крови в пользу ее компонентов.
Допускается применение цельной крови при вмешательствах на открытом сердце в условиях экстракорпорального кровообращения, в экстренных случаях при сильной кровопотере и шоках, при обменных переливаниях.
совместимость групп крови при переливании
Для гемотрансфузий берут одногруппную кровь, совпадающую по резус-принадлежности с таковыми у ее получателя. В исключительных случаях можно использовать I группу в объеме, не превышающем пол-литра, или 1 литр отмытых эритроцитов. В экстренных ситуациях, когда нет подходящей группы крови, больному с IV группой может быть введена любая другая с подходящим резусом (универсальный реципиент).
До начала гемотрансфузии всегда определяется пригодность препарата для введения реципиенту — срок и соблюдение условий хранения, герметичность емкости, внешний вид жидкости. При наличии хлопьев, дополнительных примесей, явлений гемолиза, пленки на поверхности плазмы, кровяных свертков препарат использовать запрещено. В начале проведения операции специалист обязан еще раз проверить совпадение группы и резус-фактора обоих участников процедуры, особенно, если известно, что у реципиента в прошлом были неблагоприятные последствия от переливания, выкидыши или резус-конфликт при беременности у женщин.
Когда трансфузия противопоказана?
Наличие противопоказаний к переливанию крови обусловлено:
- Повышенными рисками возникновения реакции отторжения,
- Усилением нагрузки на сердце и сосуды из-за увеличенного кровяного объема после переливания,
- Обострением воспалительных и злокачественных процессов из-за ускорения метаболизма,
- Увеличением количества продуктов белкового распада, что повышает нагрузку на органы, в функции которых входит выведение из организма токсических и отработанных веществ.
К абсолютным противопоказаниям относятся:
- Инфекционный эндокардит в острой либо подострой форме,
- Отек легких,
- Выраженные нарушения в механизмах мозгового кровоснабжения,
- Тромбозы,
- Миокардиосклероз,
- Склеротические изменения в почках (нефросклероз),
- Миокардиты различной этиологии,
- Третья-четвертая стадия гипертонии,
- Тяжелые пороки сердца,
- Ретинальное кровоизлияние,
- Тяжелые атеросклеротические изменения в сосудистых структурах головного мозга,
- Болезнь Сокольского-Буйо,
- Печеночная недостаточность,
- Почечная недостаточность.
Гемолиз чужеродных эритроцитов
При переливании кровяных компонентов многие абсолютные противопоказания переходят в относительные. Также большинством абсолютных противопоказаний пренебрегают, если высок риск летального исхода при отказе от переливания крови.
Относительные противопоказания:
- Амилоидная дистрофия,
- Высокая чувствительность к белку, аллергии,
- Диссеминированный легочный туберкулез.
Представители некоторых религий (например, свидетели Иеговы) могут отказаться от переливания по религиозным причинам: их учение определяет эту процедуру как недопустимую.
Лечащий врач взвешивает все за и против, которые связаны с показаниями и противопоказаниями, и принимает решение относительно целесообразности проведения процедуры.
Противопоказания
В результате многих опытов было доказана, что операция по переливанию крови человеку крайне сложна, потому что возможны осложнения и отторжения тканей. Если в организме больного произойдет гемотрансфузия, то могут нарушиться важнейшие процессы в организме, поэтому такую методику советуют не всем. Врач, наряду с пользой, должен рассмотреть возможный вред операции.
Не назначают переливание крови по следующим причинам:
- Если у больного наблюдаются миокардит, порок сердца или кардиосклероз, которые вызвали у него сердечную недостаточность.
- Все виды аллергии.
- Нарушено кровообращение в головном мозге.
- Гипертония третьей степени.
- Нарушен белковый обмен в организме.
- Во внутренней оболочке сердца обнаружены гнойно-воспалительные заболевания.
Если к переливанию крови существуют абсолютные показания, но налицо одно из противопоказаний, то операцию будут проводить, но сначала подготовят к ней больного с помощью мер профилактики, направленных на укрепления состояния его здоровья.
Какие анализы проводятся перед переливанием крови?
Прежде чем сделать переливание крови, доктору нужно провести следующие мероприятия:
- Анализ, который позволяет определить, к какой группе относится кровь реципиента и какой у нее резус-фактор. Эта процедура проводится всегда, даже если пациент утверждает, что точно знает характеристики собственной крови.
- Проверка, позволяющая выяснить, подходит ли донорский материал конкретному реципиенту: биологическая проба при переливании. Когда в вену введена игла, вводится 10-25 мл донорского материала (крови, плазмы или иных компонентов). После этого подача крови останавливается или замедляется, а потом, спустя 3 минуты, вводится еще 10-25 мл. Если после трехразового введения крови самочувствие пациента не изменилось, материал подходит.
- Проба Бакстера: пациенту вливают 30-45 мл донорского материала, а через 5-10 минут берут кровь из вены. Ее помещают в центрифугу, а после оценивают ее окраску. Если цвет не изменился, кровь совместима, если жидкость стала бледнее, донорский материал не подходит.
Также в ряде случаев проводятся и другие пробы на совместимость:
- Проба с применением желатина,
- Проба Кумбса,
- Проба на плоскости,
- Двухэтапная проверка с использованием антиглобулина,
- Проба с полиглюкином.
Подготовка донора
Большое значение при прямом переливании крови имеет подготовка донора. Им может быть человек от восемнадцати до сорока пяти лет, не имеющий противопоказаний. Должны быть известны результаты предварительного медицинского осмотра, анализов (отсутствие гепатита В, СПИДа, сифилиса). После сдачи крови донору дают теплый чай с сахаром, сытный обед. Для отдыха в день забора крови на руки донору выдается освобождение от работы. Прямое переливание проводится в условиях операционной или в специальном стерильном пункте. Даже если имеются свежие результаты анализов, врач обязан провести анализы крови пациента и донора, сравнить биологическую совместимость, сделать биологические пробы.
Какой врач выполняет переливание крови?
Гематолог — доктор, который специализируется на патологиях крови, кроветворной системы.
Основные функции гематолога:
- Лечение и профилактика заболеваний кровеносной системы и органов кроветворения (включая анемии, лейкемии, патологии гемостаза),
- Участие в проведении анализов костного мозга и крови,
- Выявление характеристик крови в сложных случаях,
- Проведение узкоспециализированных проб,
- Контроль процессов гемотрансфузии.
Также существует отдельное направление в медицине, которое напрямую связано с процессами переливания крови, — трансфузиология. Трансфузиологи проверяют доноров, контролируют трансфузионное лечение, заготавливают кровь.
Кровь и её функции
Кровью называется особая ткань организма, представляющая собой вид соединительной ткани и состоящая из жидкой части – плазмы и клеток – форменных элементов (эритроциты, тромбоциты, лейкоциты). Кровь течёт по кровеносным сосудам благодаря ритмическому сокращению сердца.
Объём крови взрослого человека составляет у мужчин 5 литров, а у женщин почти 4 литра.
Основные функции крови:
- транспорт веществ – различных гормонов, питательных веществ, тепла и пр.;
- дыхание – кровь транспортирует кислород и углекислый газ благодаря специальному веществу – гемоглобину, который содержится в эритроцитах. В лёгких происходит насыщение крови кислородом, который затем доставляется во все ткани и органы организма, где сменяется на углекислый газ;
- питание – все полезные вещества из кишечника или печени транспортируются в органы и ткани;
- выделение – мочевины, мочевой кислоты и других «шлаков»;
- регуляция теплообмена – охлаждение энергоёмких органов и согревание более холодных. Благодаря сужению или расширению сосудов кровь или сохраняет, или отдаёт тепло;
- поддержание гомеостаза – сохранение внутренней стабильности организма – уровня рH, осмотического давления и др.;
- защита – благодаря клеткам крови, которые являются частью иммунитета, осуществляется борьба с чужеродными агентами – бактериям, вирусами и пр.;
- гуморальная регуляция – транспорт биологически активных веществ и гормонов.
Какие существуют правила переливания крови?
К общим правилам проведения процедуры относятся следующие:
- Процесс переливания крови нужно делать в полной дезинфекции,
- Подготовка к трансфузии должна включать проведение всех необходимых проб и анализов,
- Использование донорской крови, которая не прошла проверку на инфекции, недопустимо,
- Объем крови, взятой за одну процедуру, не должен превышать 500 мл. Этот материал хранится не более 21 дня с момента изъятия при специальных температурных условиях,
- При проведении гемотрансфузии у новорожденного следует соблюдать строгую дозировку, определенную индивидуально.
Несоблюдение этих правил опасно, так как приводит к развитию у пациента тяжелых осложнений.
Алгоритм переливания крови
Информация о том, как правильно выполнять переливание крови, чтобы не допустить возникновение осложнений, давно известна медикам: существует специальный алгоритм, согласно которому проводится процедура:
- Определяется, есть ли противопоказания и показания к проведению переливания. Также проводится опрос пациента, в процессе которого выясняют, проводили ли ему переливание крови ранее, и если у него был такой опыт, то возникали ли осложнения. Если пациент женского пола, при опросе важно узнать, был ли опыт патологических беременностей.
- Проводятся исследования, которые позволяют узнать характеристики крови пациента.
- Подбирается подходящий по характеристикам донорский материал. После проводится макроскопическая оценка для определения его годности. Если присутствуют признаки инфицирования во флаконе (наличие сгустков, хлопьев, помутнений и других изменений в плазме), этот материал недопустимо применять.
- Анализ донорского материала по системе групп крови.
- Проведение проб, которые позволяют узнать, подходит ли реципиенту материал донора.
- Переливание осуществляется капельно, а перед началом процедуры донорский материал либо нагревают до 37 градусов, либо оставляют при комнатной температуре на 40-45 минут. Капать нужно со скоростью 40-60 капель в минуту.
- Во время проведения гемотрансфузии пациент находится под непрерывным наблюдением. Когда процедура завершена, небольшое количество донорского материала сохраняется, чтобы его можно было исследовать при возникших у реципиента нарушениях.
- Доктор заполняет историю болезни, в которую попадает следующая информация: характеристика крови (группа, резус), информация о материале донора, дата проведения процедуры, результаты проб на совместимость. Если после проведения гемотрансфузии возникли осложнения, эта информация записывается.
- После переливания крови за реципиентом наблюдают в течение суток, также проводятся исследования мочи, измеряется кровяное давление, температура, пульс. На следующий день реципиент сдает кровь и мочу.
Почему нельзя переливать другую группу крови?
Если человеку введут кровь, которая ему не подходит, начнется реакция отторжения, связанная с реакцией иммунной системы, воспринимающей эту кровь как чужеродную. Если будет перелито большое количество неподходящего донорского материала, это приводит к смерти пациента. Но ошибки такого рода в медицинской практике крайне редки.
Антитела, влияющие на совместимость крови
Сколько длится переливание крови?
Скорость вливания и общая продолжительность процедуры зависит от разных факторов:
- Выбранного метода введения,
- Количества крови, которую нужно перелить,
- Особенностей и тяжести заболевания.
В среднем переливание крови длится от двух до четырех часов.
Как делают переливание крови новорожденным?
Дозировка крови для новорожденного определяется в индивидуальном порядке.
Чаще всего переливание крови проводится для лечения гемолитической болезни и имеет следующие особенности:
- Применяется метод обменного переливания крови,
- Переливают материал либо первой группы, либо той, которая выявлена у ребенка,
- Применяется для переливания эритроцитарная масса,
- Также капают плазму и растворы, замещающие ее,
- Перед процедурой и после вводится альбумин в индивидуальной дозировке.
Если ребенку перелили I группу крови, его кровь временно приобретает эту группу.
Где берут кровь?
К основным источникам материала относятся:
- Донорство. Центральный источник крови. Если диагностика подтвердила, что человек, который хочет сдать кровь, здоров, ему можно быть донором.
- Утильная кровь. Ее изымают из плаценты, консервируют и применяют для изготовления препаратов, в числе которых фибриноген, тромбин. Из одной плаценты получают порядка 200 мл материала.
- Трупный материал. Изымается у погибших людей, у которых отсутствовали серьезные заболевания. Изъятие осуществляется в первые шесть часов после гибели. Из одного тела можно получить порядка 4-5 литров материала, который тщательно проверяют на соответствие нормам.
- Аутокровь. Пациент сдает собственную кровь перед сложным оперативным вмешательством, и ее применяют, если открылось кровотечение. Также используется материал, который излился в полости организма.
Показания к переливанию
К абсолютным показаниям переливания крови относятся:
- Если у пациента наблюдается большая кровопотеря – это тридцать процентов от всей крови в организме теряется в течение двух часов.
- Кровотечение по неизвестной причине не прекращается.
- Была сделана операция.
- У больного наблюдаются тяжелые формы анемии.
- Человек находится в состоянии шока.
Частные показания для гемотрансфузии следующие:
- Тяжелый токсикоз.
- Некоторые случаи анемии.
- Гемолитические болезни.
- Интоксикации отравляющими вещества.
- Сепсис крови.
Какие есть гемотрансфузионные среды?
Трансфузионные среды включают все компоненты и препараты, которые были созданы на кровяной основе и вводятся в кровеносные сосуды.
- Консервированная кровь. Чтобы сохранить кровь, в нее добавляют консервирующие, стабилизирующие вещества и антибиотики. Длительность хранения связана с типом консервирующего вещества. Максимальный срок — 36 суток.
- Гепаринизированная. Содержит гепарин, хлорид натрия и глюкозу, которые ее стабилизируют. Используется в первые 24 часа, применяется в аппаратах, обеспечивающих кровообращение.
- Свежецитратная. В материал добавляют только стабилизирующее вещество, которое предотвращает свертываемость, — цитрат натрия. Эту кровь используют в первые 5-7 часов.
Цельная кровь применяется намного реже, чем компоненты и препараты на ее основе, и связано это с большим количеством рисков, побочных эффектов и противопоказаний. Переливание кровяных компонентов и препаратов действеннее, так как есть возможность воздействовать направленно.
- Эритроцитарная взвесь. Состоит из эритроцитарной массы и консерванта.
- Замороженные эритроциты. Из крови с помощью центрифуги и растворов удаляют плазму и кровяные тельца, кроме эритроцитов.
- Эритроцитарная масса. С помощью центрифуги кровь разделяют на слои, а после удаляют 65% плазмы.
- Тромбоцитарная масса. Получают с применением центрифуги.
- Лейкоцитарная масса. Применение лейкоцитарной массы показано при септическом поражении, которое не удается вылечить другими методами, при низкой концентрации лейкоцитов и для уменьшения лейкопоэза после химиотерапевтического лечения.
- Жидкая плазма. Используется в первые 2-3 часа. Содержит полезные элементы и белок.
- Сухая плазма. Изготавливается при помощи вакуума из предварительно замороженной.
- Протеин. Используется в спорте, источник аминокислот.
- Альбумин. Применяют при асцитах, тяжелых ожогах и при выведении из шоковых состояний.
Эритроциты и гемоглобин
Трансфузионный материал хранится в специальных контейнерах.
Общие вопросы
Заготовкой крови для будущих гемотрансфузий занимаются и специализированные медицинские учреждения (научно-практические центры трансфузиологии, банки крови, станции переливания крови) и кабинеты, находящиеся в ведении больших клиник хирургического и гематологического профиля. Кровь, предназначенная для переливания, забирается у донора в специальные контейнеры с консервантом и стабилизатором, исследуется на предмет инфекций (гепатиты, ВИЧ, сифилис) и уходит на дальнейшую обработку. Из нее получают компоненты крови (эритроцитарная масса, плазма, тромбомасса) и препараты (альбумин, гамма-глобулин, криопреципитат и др.).
К переливанию крови относятся как к пересадке чужой ткани, подобрать идентичную по всем антигенным системам среду, в принципе, невозможно, поэтому цельную кровь теперь уже практически никто не использует, разве что случается острая необходимость в прямом переливании. Чтобы свести к минимуму иммунизацию пациента, при заготовке кровь стараются разделить на компоненты (в основном, эритроцитарную массы и плазму).
Для предупреждения инфекций, имеющих парентеральный путь передачи (ВИЧ, гепатиты), заготовленную кровь отправляют на карантинное хранение (до полугода). Однако никакая биологическая среда при температурном режиме обычного холодильника столько не хранится, не растеряв полезных свойств и не обзаведясь вредными качествами. Тромбоциты требуют особого обращения, их срок хранения ограничен 6 часами, а красные клетки крови, хоть и могут жить в холодильнике до 3 недель, но не выдерживают замораживания (оболочка разрушается и – гемолиз). В связи с этим при заготовке кровь стараются разделить: на форменные элементы (эритроциты, которые можно заморозить при температуре кипения азота (-196°С) в ограждающих клеточные мембраны растворах – впоследствии они отмоются), и плазму, выдерживающую ультранизкие температуры без всякого ограждения.
стандартная процедура переливания крови
В основном, люди знают о самом ходовом методе проведения гемотрансфузий: с помощью системы для переливания из контейнера с кровью (гемакон – мешок с гемоконсервантом, флакон) биологическая жидкость доставляется в кровеносное русло больного (реципиента) посредством прокола вены, конечно, после предварительных проб на совместимость, даже если группы крови пары «донор-реципиент» полностью совпадают.
Опираясь на достижения различных областей медицины (иммунологии, гематологии, кардиохирургии) и собственные клинические наблюдения, трансфузиологи нынешнего времени заметно поменяли свои взгляды в отношении и донорства, и универсальности гемотрансфузий, и других положений, которые раньше считались незыблемыми.
Задачи крови, попавшей в кровеносное русло нового хозяина довольно многогранны:
- Заместительная функция;
- Гемостатическая;
- Стимулирующая;
- Дезинтоксикационная;
- Питательная.
базовая совместимость крови по группе (AB0)
К проведению гемотрансфузии подходят осторожно, без упора на универсальность этой ценной, если правильно обращаться, биологической жидкости. Необдуманное расширение возможностей крови может оказаться не только не оправданным, но и опасным, ведь абсолютно идентичными могут быть только однояйцевые близнецы. Остальные люди, пусть даже родственники, заметно отличаются друг от друга индивидуальным антигенным набором, поэтому, если кровь обеспечивает жизнь одному, то с это не значит, что аналогичную функцию она будет выполнять в чужом организме, который может ее просто не принять и сам от этого погибнуть.
Какие существуют риски при переливании крови?
Нарушения и болезни после переливания крови обычно связаны с врачебными ошибками на любом из этапов подготовки к процедуре.
Основные причины развития осложнений:
- Несовпадение характеристик крови реципиента и донора. Развивается гемотрансфузионный шок.
- Повышенная чувствительность к антителам. Возникают аллергические реакции, вплоть до анафилактического шока.
- Некачественный материал. Отравление калием, фебрильные реакции, инфекционно-токсический шок.
- Ошибки при проведении переливания крови. Перекрытие просвета в сосуде тромбом или пузырьком воздуха.
- Переливание массивного кровяного объема. Отравление цитратом натрия, синдром массивных трансфузий, легочное сердце.
- Инфицированная кровь. Если донорский материал не был проверен должным образом, в нем могут находиться патогенные микроорганизмы. Через переливание передаются опасные заболевания, к которым относятся ВИЧ, гепатит, сифилис.
Фото: До и после
Переливание крови – эффективная процедура, которая позволяет справиться с прыщами и угревыми высыпаниями. Смотрите, что делать, если болит внутренний прыщ в ухе. Как влияет календула на прыщи? Узнайте далее.
Как убрать пятна от прыщей на лице? Ответ здесь.
Ее назначают в том случае, если остальные методики не дают нужных результатов. При этом проводить сеанс должен только опытный врач.
Чем полезно переливание крови?
Чтобы понять, зачем переливают кровь, стоит рассмотреть положительные эффекты от процедуры.
Донорский материал, введенный в кровеносную систему, выполняет следующие функции:
- Заместительная. Объем крови восстанавливается, что положительно влияет на работу сердца. Восстанавливаются системы газотранспорта, а свежие кровяные тельца выполняют функции утерянных.
- Гемодинамическая. Функционирование организма улучшается. Усиливается кровоток, сердце работает активнее, кровообращение в мелких сосудах восстанавливается.
- Гемостатическая. Улучшается гомеостаз, усиливается свертывающая способность крови.
- Дезинтоксикационная. Перелитая кровь ускоряет очищение организма от токсических веществ и повышает сопротивляемость.
- Стимулирующая. Трансфузия вызывает выработку кортикостероидов, что положительно влияет и на иммунную систему, и на общее состояние пациента.
В большинстве случаев положительные эффекты от процедуры перевешивают негативные, особенно когда речь идет о спасении жизни и восстановлении после серьезных заболеваний. Перед выпиской после переливания крови лечащий врач даст рекомендации относительно питания, физических нагрузок и выпишет лекарственные средства.
Рекомендации
При появлении уплотнений в области уколов необходимо сразу начинать лечение. Для этого к пораженным участкам прикладывают грелку, делают компрессы на спину, массажируют пораженные зоны. Все эти манипуляции позволяют избежать застойных явлений.
Очищение крови посредством переливания дает эффект примерно в 70-80 % случаев. В остальных ситуациях не происходит никаких изменений.
Чтобы улучшить прогноз, нужно соблюдать такие рекомендации:
- правильно питаться – употреблять сложные углеводы, есть свежие фрукты и овощи;
- соблюдать правила гигиены;
- очищать кожу и проводить необходимые косметические процедуры;
- вести активный образ- жизни;
- исключить влияние раздражающих факторов – это могут быть химические вещества, вредные продукты, декоративная косметика;
- обеспечить доступ кислорода, много гулять.
Важно следить за реакциями своего организма и не игнорировать подозрительные проявления. Дефицит гемоглобина провоцирует общую слабость, утомляемость, тошноту и появление прыщей. Потому так важно своевременно пройти комплексное обследование.
Возможные осложнения
Непосредственно во время прямой процедуры переливания могут появиться осложнения, вызванные погрешностями при проведении процедуры. Одним из таковых является свертывание крови в системе. Чтобы предотвратить это, должны применяться инструментальные методы, которые обеспечивают непрерывный поток крови. Внутренняя поверхность трубок в таких аппаратах покрыта силиконом, который предупреждает формирование тромбов.
Наличие тромбов в системе переливания может окончиться проталкиванием сгустка в сосуды и артерии больного. Это грозит развитием тромбоэмболии. У пациента при этом возникает чувство тревоги, появляются боли в грудной клетке, одышка и кашель, резко повышается АД, набухают шейные вены, кожа в области лица, груди и шеи синеет. Появление этих симптомов требует немедленного прекращения процедуры и начала мероприятий по неотложной помощи.
Есть ли альтернативы?
Иногда нарушения со стороны крови можно скорректировать лекарственными препаратами. Например, для увеличения количества лейкоцитов применяют колониестимулирующие факторы.
Однако, в случаях, когда необходимо переливание крови, альтернатив нет. Не существует кровезаменителей, которые могли бы обеспечить аналогичные эффекты. Именно поэтому во всех странах мира, включая Россию, постоянно проводится пропаганда донорства, периодически проходят дни донора. Это важно. Это помогает спасти жизни многих людей.
Переливание тромбоцитарной массы
Тромбоциты, или кровяные пластинки, принимают участие в образовании тромба и остановке кровотечения. Их уровень может упасть из-за химиотерапии, лучевой терапии, или если опухоль вытеснила нормальную ткань красного костного мозга. Переливание тромбоцитарной массы обычно требуется онкологическим больным в одном из трех случаев:
- если уровень тромбоцитов в крови упал ниже критического значения;
- если имеется повышенная кровоточивость, риск кровотечения;
- если предстоит хирургическое вмешательство, во время которого предполагается большая кровопотеря.
Несовместимость групп матери и ребенка
Если женщина с отрицательным резус-фактором беременная положительным, то может возникнуть несовместимость. В данном случае универсальная группа крови не помогает, ведь важнее становится подбор именно резус-фактора. Такой контакт возникает лишь при рождении ребенка, а при второй беременности может возникнуть выкидыш или преждевременные роды мертвого малыша. Если новорожденный выживает, то у него фиксируют гемолитическую болезнь.
К счастью, на сегодняшний день существует специальное вещество, которое вводится матери и соответственно блокирует образование антител. Поэтому, такая гемолитическая болезнь уже находится почти на грани полного исчезновения. Донорство в данном случае уже может вообще не понадобится.
Как заранее узнать о несовместимости:
Совместимость групп крови
При сдаче крови обязательно биологический материал проверяется по системе Rh и АВ0, а также на СПИД, сифилис и сывороточный гепатит. По системе АВ0 биологический материал делится на 4 группы, по Rh – на две по наличию или отсутствию на поверхности кровяных клеток особого антигена. Резус-отрицательная и резус-положительная кровь несовместимы. При этом «положительному» человеку можно переливать кровь Rh-, но не в обратном порядке.
Первая группа является универсальной, вторую можно переливать людям со второй и четвертой, а человеку со второй группой — первую и вторую. Кровь третьей группы можно переливать людям с третьей и четвертой, а пациентам с третьей — первую и третью. Четвертую можно переливать только реципиенту с такой же группой, а вот человеку с 4 группой для гемотрансфузии подойдет любой биологический материал.
Методы осуществления трансфузии
Для осуществления прямого переливания должны быть стерильные пункты или операционные. Существует несколько способов передачи трансфузиальной среды.
- С помощью шприца и резиновой трубки доктором и ассистентом осуществляется поэтапная передача крови. Т-образные адаптеры позволяют без замены шприца провести всю процедуру. Для начала пациенту вливают хлорид натрия, в то же время медсестра делает шприцом забор материала у донора, куда добавляют 2 мл 4% цитрата натрия, чтобы кровь не свертывалась. После подачи первыми тремя шприцами с перерывами в 2-5 минут, если отмечена положительная реакция, постепенно подается чистый материал. Это необходимо для адаптации больного и проверки на совместимость. Работа делается синхронно.
- Наиболее популярным аппаратом для переливания является ПКП-210, который оснащен роликовым насосом с ручным регулированием. Синусоидальный ход трансфузиальной среды от вен донора к венам реципиента производится по синусоидальной схеме. Для этого также необходимо сделать биологическую пробу с ускоренным темпом переливания по 20-25 мл и замедлением после каждой подачи. С помощью аппарата удается перелить 50-75 мл в минуту. Осложнения могут возникнуть в случае свертывания крови и появления тромбов, которые способствуют появлению эмболии легочной артерии. Современные материалы позволяют минимизировать угрозу этого фактора (трубки для подачи массы силиконизированы изнутри).
- Автор: Борис
- Распечатать
Как я стал врачом? Довольно-таки трудный вопрос… Если задуматься — выбора и не было. Я родился в семье врача реаниматолога, и каждый день за ужином я слышал рассказ отца о том, как же прошел его день. В детстве это всё казалось фантастичным, за гранью реальности. Оцените статью:
- 5
- 4
- 3
- 2
- 1
Переливание эритроцитарной массы
Главная функция эритроцитов (красных кровяных телец) — доставка кислорода к тканям и обратный транспорт углекислого газа в легкие. Состояние, при котором количество эритроцитов в крови уменьшается, называется анемией. Собственно, оно и является показанием к переливанию эритроцитарной массы. Врач принимает решение в зависимости от того, как быстро нарастает анемия:
- При хронической анемии, которая нарастает постепенно, спешка не нужна. Врач наблюдает за состоянием пациента, контролирует уровень эритроцитов и гемоглобина. Если эти показатели сильно снижаются, или ухудшается состояние больного, переливают эритроцитарную массу. При заболеваниях сердца и легких, из-за которых кислород хуже доставляется к тканям, переливание может потребоваться даже при относительно небольшом снижении уровня гемоглобина.
- Острая кровопотеря требует немедленных мер. Обычно это происходит во время хирургических вмешательств. Если врач планирует сложную операцию, во время которой пациент потеряет много крови, гемотрансфузия может быть проведена заранее.